
肺癌是全球最致命的肿瘤之一。在中国,肺癌的发病率和死亡率均位居所有恶性肿瘤的首位。2012年中国新发肺癌患者约65.3万,死亡患者约59.7万;在美国,根据NIH数据,每年有22.12万人被诊断为肺癌,死亡患者为15.8万。非小细胞肺癌(NSCLC)是主要的肺癌类型,占所有肺癌的80%~85%,10-20%为EGFR外显子19缺失和外显子21 L858R变异。
由于非小细胞肺癌患者的肿瘤DNA会介入到患者血液中,因此检测患者血液里的特殊突变成为了一种可能。这种检测血液样本中肿瘤DNA的方式被称作“液态活检”。
EGFR–TKIs靶向药物,EGFR基因突变患者的首选治疗
表皮生长因子受体–酪氨酸激酶抑制剂(EGFR–TKIs)等靶向药物是EGFR基因突变患者的首选疗法。在EGFR基因突变的晚期非小细胞肺癌患者中,研究已证实EGFR靶向治疗能显著降低疾病进展或死亡风险、改善患者生活质量。
罗氏公司EGFR抑制剂Tarceva® (TAGRISSO™)于2004年被批准用于非小细胞肺癌二线疗法,2013年被批准作为一线疗法用于EGFR变异患者。
FDA批准首个液态活检技术,罗氏EGFR突变检测“中标”

2016年6月1日,美国FDA批准首个基于EGFR基因突变“液态活检”方法——罗氏cobas ® EGFR Mutation Test v2,用于检测非小细胞肺癌(NSCLC)患者EGFR外显子19缺失和外显子21的 L858R替代突变。
值得一提的是,cobas ® EGFR Mutation Test v2测试已经在欧洲很多国家上市(通过CE-IVD认证),可以检测42种变异,其中包括EGFR耐药的T790m变异。
2015年2月,我国CFDA对已批准非小细胞肺癌治疗药物Tarceva® 说明书进行更新,患者在进行EGFR基因突变检测基础上,如果肿瘤标本不可评估,则可使用从血液(血浆)标本中获得的ctDNA进行评估。
FDA器械和放射健康中心体外诊断与放射学健康部门主任Alberto Gutierrez博士表示,“液态活检”的批准使医学向着“精准”再进一步,“液态活检”或将成为一种“最不侵入”的方式,帮助医生诊断肿瘤患者的特定突变。FDA的这一批准为重症患者或因其它原因无法做组织活检的患者提供了一个选择治疗手段的检测办法。
“液态活检”的三种检测方法
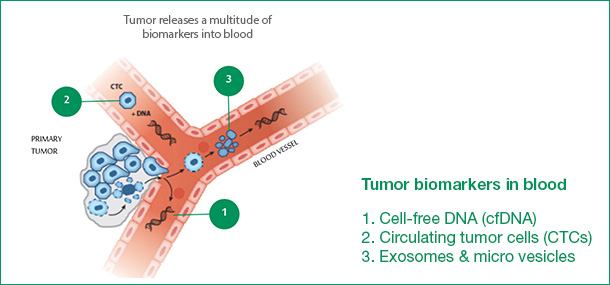
“液态活检”包括三种检测方法,依次是对游离DNA(cfDNA)进行检测,对循环肿瘤细胞(CTCs)进行检测,对细胞外泌体进行检测(如下);cobas ® EGFR Mutation Test v2就是检测游离DNA(cfDNA)。

鉴于多种原因,临床实践中EGFR基因突变的肺癌组织受检率并不高,导致基于驱动基因变异靶点的个体化治疗策略难以实施。多项回顾性和前瞻性研究表明,当肿瘤组织难以获取时,血液游离DNA(cfDNA)或循环肿瘤细胞(CTCs)检测是突变分析合适的替代选择。
“液态活检”的优势与不足
与传统肿瘤组织活检相比,抽取血液的“液态活检”无需复杂操作,所以成本大大降低;且侵入性低,这大大增加了使用方便性,有利于提高临床实践中EGFR基因突变的检测率;此外,ctDNA中EGFR基因突变检测具有高度特异性(IPASS、IFUM和IGNITE研究中的特异度分别为100%、99.8%和97.2%)。
由于肿瘤组织异质性,活体检验取样未必有代表性;且敏感度相对较低(分别为43.1%、65.7%和49.6%),这或与肿瘤分期、血液标本的处理、检测方法差异等相关。
因此,如果血液EGFR基因突变检测结果为阴性,则需做肿瘤组织切片活检,以确定是否存在EGFR基因突变。
“液态活检”的市场展望以及挑战
据BCC分析,2020年“液态活检”市场值将达220亿美元,中国也预测会有200亿人民币的市场。测序巨头Illumina首席执行官Jay Flatley此前在接受媒体采访时曾表示,“液态活检”的市场规模至少达400亿美元,甚至宣称这项技术可能是癌症诊断领域最激动人心的突破。
由于参与“液态活检”的核酸组织在外周血和体液中含量都极低,所以准确检测技术上是个障碍,但精准医学是整个疾病治疗、尤其肿瘤治疗的大趋势。
更方便、更便宜的生物标记检测手段对精准用药和临床试验的病人选择至关重要,尤其是新药价格和新药开发成本都高得接近极限的当下形势。




