非酒精性脂肪肝(NAFLD)与肝癌、乳腺癌、前列腺癌、胰腺癌和结直肠癌的原发性风险比仅与肥胖风险更紧密相关。与非脂肪性肝病患者相比,患有脂肪性肝病的患者的CRC肝转移的发生率和复发率更高。肝转移是结直肠癌(CRC)患者死亡的主要原因。脂肪肝促进了肝转移,但其潜在机制尚不清楚。近日,Cell Metabolism杂志上发表一篇文章,报道了脂肪肝诱导的EV-microRNAs、YAP信号和免疫抑制微环境促进了结直肠癌(CRC)肝转移的生长。
结直肠癌(CRC)是第三常见的恶性肿瘤,也是癌症相关死亡的第二大原因,全球每年约有900,000人死于此病。由于肠道和肝脏之间的门静脉存在独特的解剖联系,因此肝脏是CRC最常见的转移部位。肝脏特异性代谢和免疫微环境也支持CRC肝转移。最终,70%的CRC患者将发生肝转移,这是导致死亡的主要原因。
肥胖和非酒精性脂肪性肝病(NAFLD)是CRC的重要危险因素。全球有超过6.5亿成年人患有肥胖症,NAFLD的增加与肥胖流行有关。越来越多的流行病学证据表明,脂肪肝增加了CRC肝转移的发生率和局部复发率,从而恶化了预后。同样,通过改变肝脏炎症和免疫微环境,脂肪肝增强了动物模型中CRC肝转移的转移性肝肿瘤生长。这些发现表明,由于脂肪肝中肿瘤微环境(TME)的异质性可能解释了患者之间癌症治疗反应的多样性,因此转移机制可能不同。因此,在具有或不具有脂肪肝的患者中,对于治疗CRC的转移管理可能不同。迫切需要了解具有脂肪肝患者的转移分子机制以有效地管理这些患者。
EV(细胞外囊泡)包含生物活性大分子,如microRNAs(miRNAs)、脂质和蛋白质。EV的产生和分泌进入细胞外空间是通过神经鞘磷脂酰胆碱合成和Rab蛋白(例如Rab27a和Rab27b)调节的。Rab27a介导黑色素瘤中的EV产生及其转移,并且对于脂质过载增强的EV分泌很重要。在NAFLD中,肝细胞源性EV产生量增加,miRNA含量发生改变。以前的研究表明,原发肿瘤来源的EV到达肝脏并促进了前转移巢穴形成和促转移性炎症反应。然而,在NAFLD条件下特别是在肝脏中产生的EV对于预先和促进CRC肝转移的肝环境形成的贡献尚未得到探讨。
YAP是转录共同调节因子,是Hippo通路的效应物,该通路调节了促癌转录因子的活性,例如转录增强剂结合域(TEADs)。当YAP被哺乳动物Ste20样激酶1/2(MST1/2)和大肿瘤抑制激酶1/2(LATS1/2)磷酸化时,YAP定位在细胞质中,并通过蛋白酶体降解抑制其活性。相反,未磷酸化的YAP定位于细胞核并激活TEAD转录因子,促进癌症生长、侵袭和转移的基因表达。G蛋白偶联受体、机械刺激、细胞粘附和整合素信号以磷酸化依赖的方式调节YAP活性,但YAP活性也受miRNAs的转录后调节。促癌YAP活性本质上有助于癌细胞行为,但它也影响周围的免疫细胞。LATS1/2激酶的丧失增强了抗癌免疫力,但高YAP活性通过招募M2肿瘤相关巨噬细胞(TAMs)和髓源性抑制细胞或上调程序性细胞死亡1配体(PD-L1)表达来诱导免疫抑制微环境。
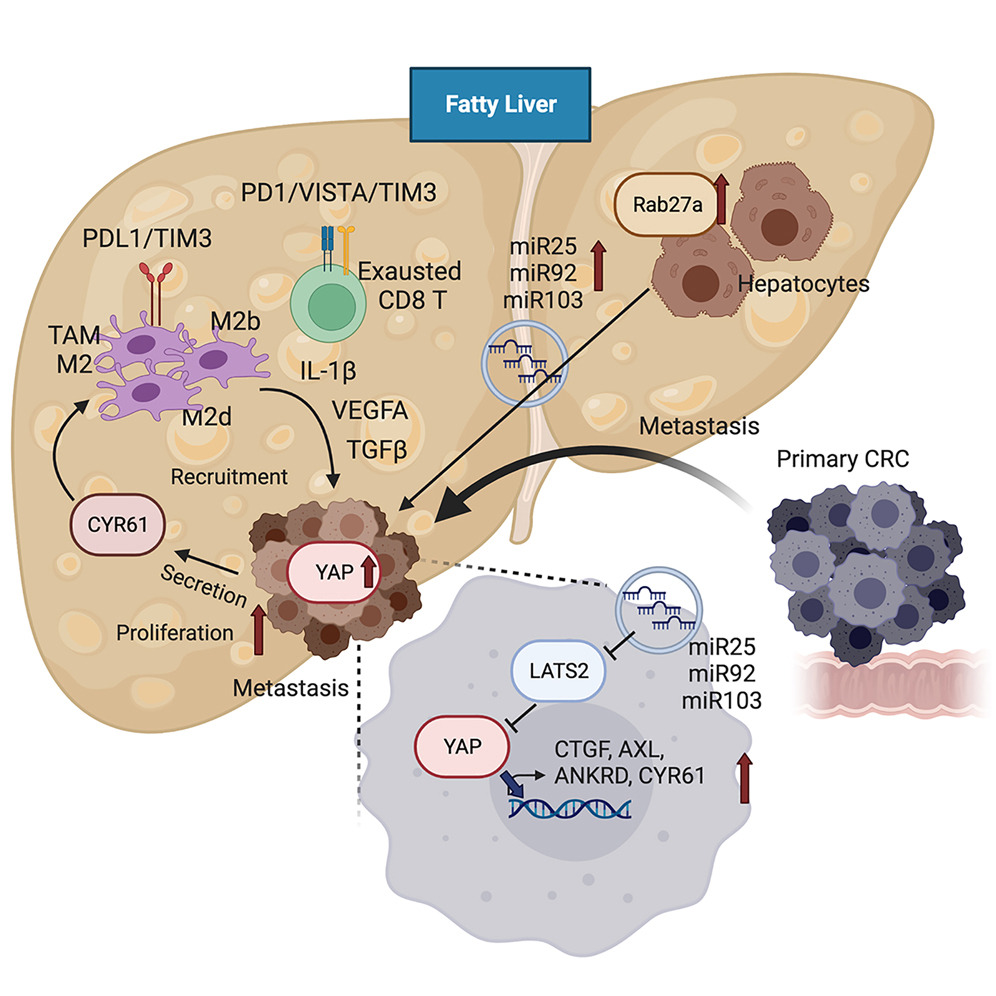
该研究揭示了脂肪肝产生的EV包含促癌miRNAs,并创建了一个预转移和促转移的肝微环境,使其易于发生CRC肝转移。我们的结果表明,从脂肪肝肝细胞向转移性癌细胞的EV转移促癌miRNAs可以通过抑制LATS2增加YAP活性。我们表明,高度的YAP活性通过增强M2-TAM招募和CD8 T细胞耗竭来促进CRC肝转移生长,从而创建免疫抑制微环境。因此,NAFLD可能会产生复杂的、转移性的TME,从而促进CRC肝转移。此外,近年来全球NAFLD负担的增加可能解释了对于患有CRC和肝转移的患者癌症治疗的不同反应。
该研究证明了脂肪肝中肝细胞来源的细胞外囊泡(EVs)通过促进致癌的Yes-associated protein(YAP)信号和免疫抑制微环境增强了CRC肝转移的进展。脂肪肝上调了Rab27a表达,从而促进了来自肝细胞的EV产生。在肝脏中,这些EV将调节YAP信号的microRNAs转移到癌细胞中,通过抑制LATS2增加YAP活性。在具有脂肪肝的CRC肝转移中,YAP活性增加促进了癌细胞生长和免疫抑制微环境,通过CYR61产生引起M2巨噬细胞浸润。患有CRC肝转移和脂肪肝的患者具有升高的核YAP表达、CYR61表达和M2巨噬细胞浸润。数据表明,脂肪肝诱导的EV-microRNAs、YAP信号和免疫抑制微环境促进了CRC肝转移的生长。