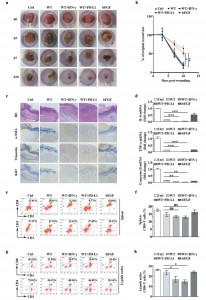
受伤后过度和持续的发炎会导致伤口难以愈合,组织损伤增加,甚至引起强烈的致癌性转化。有效的伤口修复可通过抑制过度活跃的免疫细胞至受伤部位来实现。中山大学药学院程芳、陈红波、江苏大学朱海涛合作在J ExtracellVesicles杂志上发表文章,报道了外泌体PD-L1抑制伤口过度炎症、促进伤口修复的作用及机制。临床上,伤口愈合主要依赖于表皮组织再生的自然过程。在许多情况下,所涉及的过程和再生进程可能不足以挽救重伤患者。在损伤后的头几天内,炎症和免疫细胞通过补体、凝血成分和细胞因子从邻近区域或从循环流向伤口部位,以清除伤口上的细胞碎片和细菌。过度和持续的炎症是损害愈合的基础,因此抑制受损组织的过度活跃的免疫细胞代表了慢性溃疡和炎症性疾病的有效疗法。最近研究表明,许多细胞分泌的膜泡、外泌体,携带着多种蛋白质、脂质和核酸,可以在细胞之间运输和交换,并影响受体细胞的各种生理和病理功能,引起了广泛的科学和临床兴趣。外泌体已显示出通过多种机制抑制过度活跃的免疫反应,包括抑制天然杀伤细胞(NKs)和CD8+ T细胞的活性、阻止树突状细胞(DC)的分化和成熟、以及积极介导调节性T细胞(Tregs)的功能。因此,这些外泌体作为组织再生和免疫应答调节的直接治疗剂具有潜力。PD-1/PD-L1免疫检查点途径可防止炎症状态下过度的组织破坏。PD-L1的表达是由全身多种细胞中的促炎因子诱导的。通过与T细胞上的抑制性PD-1受体结合,PD-L1抑制炎性细胞因子的产生,包括干扰素-γ(IFN-γ)、肿瘤坏死因子-α(TNF-α)、颗粒酶B和活化的效应T细胞穿孔素。因此,PD-L1提供了有希望的目标来控制与慢性炎症反应的相关的破坏性疾病。有趣的是,最近发现PD-L1阳性外泌体从转移性人黑素瘤细胞分泌到肿瘤微环境和循环中,以系统性抑制抗肿瘤免疫力。PD-1+ CD8+ T细胞是外泌体PD-L1抑制的主要靶细胞,以减轻效应器阶段免疫压力。这种T细胞抑制作用可以通过抗体来阻断,以破坏外泌体PD-L1和PD-1在T细胞上的相互作用。因此,该研究假设外泌体PD-L1在伤口愈合过程中调节免疫力和炎症反应,以维持适当的免疫稳态。该研究从过表达PD-L1的基因工程细胞或IFN-γ刺激的细胞获得了携带丰富PD-L1的外泌体。研究发现外泌体PD-L1特异性结合到T细胞表面上的PD-1,并抑制了T细胞活化。有趣的是,外泌体PD-L1在与T细胞预孵育后促进了表皮细胞和真皮成纤维细胞的迁移。将外泌体进一步嵌入到热敏PF-127水凝胶中,该凝胶在人体温度下会糊化,从而以持续的方式将外泌体释放到周围环境中。重要的是,在小鼠皮肤切除伤口模型中,外泌体PD-L1在发炎阶段嵌入水凝胶中时能显著地促进伤口收缩和上皮再形成。最后,外泌体PD-L1抑制了脾脏和外周淋巴结中CD8+ T细胞的细胞因子生成,并抑制了CD8+ T细胞数量。总之,这些数据提供了关于外泌体PD-L1发挥免疫抑制作用并促进组织修复的证据。SuD, Tsai HI, Xu Z, Yan F, Wu Y, Xiao Y, Liu X, Wu Y, Parvanian S, Zhu W,Eriksson JE, Wang D, Zhu H, Chen H, Cheng F. Exosomal PD-L1 functions as animmunosuppressant to promote wound healing. J Extracell Vesicles.2019 Dec 27;9(1):1709262. 2019.1709262. PMID: 33133428外泌体资讯网 JEV:外泌体PD-L1作为促进伤口愈合的免疫抑制剂