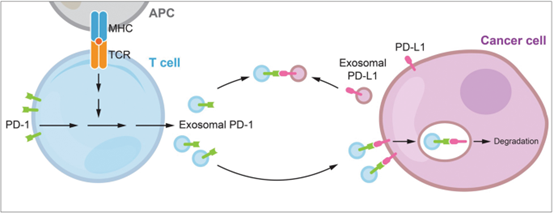
PD-1在三阴性乳腺癌的肿瘤浸润淋巴细胞(TIL) 中广泛表达,尽管是一种主要的抑制性免疫检查点 (ICP) 受体,但 TIL 中较高的 PD-1 表达预示着患者更长的生存期,即PD-1具有抗肿瘤免疫的积极活性。来自天津医科大学附属肿瘤医院张瑾课题组和MDAnderson癌症中心洪明奇课题组的研究人员发现,以外泌体形式分泌的 PD-1 可以阻止三阴性乳腺癌中PD-L1 诱导的抗肿瘤免疫功能障碍,为治疗性外泌体的表面修饰提供了潜在的应用。该研究发表于Oncogene杂志上。
三阴性乳腺癌(TNBC)是一组高度异质性的肿瘤,生物学行为和临床结果差异很大。研究表明,33% 的非炎症性 TNBC 病例具有免疫调节特征,并且在 basal-like 1 亚型中,具有这种特征的病例频率最高(48%)。在 TNBC 肿瘤中,21.9%的病例会出现超过50%的淋巴细胞浸润(TIL),并且所有病例中淋巴细胞浸润百分比的中位数约为20%。尽管 TNBC 基因组亚型的分类不统一,但高比例TIL以及免疫调节特征标志物与良好的预后密切相关。
程序性细胞死亡单白1 (PD-1) 是一种共抑制性免疫检查点 (ICP) 受体,可在 T 细胞活化后诱导,并在 TIL 中广泛表达 (70.3%)。PD-1通过与程序性死亡配体 1(PD-L1、CD274)的相互作用,转导效应 T 细胞活性的负信号,充当了肿瘤细胞逃避 T 细胞杀伤的帮凶。然而,有趣的是,PD-1 表达与 TNBC 患者更长的无进展生存期和总生存期显著相关。一致的结果表明,TNBC 肿瘤内的高 PDCD1 基因转录水平和大量 PD-1 阳性免疫浸润与无进展生存期显著增加有关。总之,这些发现提出了一个有趣的问题:除了传统的免疫抑制活性外,T 细胞上的 PD-1 是否可能以某种方式限制了肿瘤细胞的免疫逃避。
肿瘤免疫微环境是一个包含不同成分之间复杂系统网络的环境,包括由多种类型的细胞转运介导的细胞间通讯。外泌体是直径为 30-200 nm 的单层膜的分泌性细胞外囊泡 (EV),源自血浆和内体。根据它们的细胞来源,外泌体富含多种内容物,并广泛参与肿瘤内的细胞间通讯。源自 T 淋巴细胞的外泌体参与免疫反应的调节。根据细胞分类和状态,肿瘤相关 T 细胞分泌的外泌体的功能可能多种多样且复杂。
在这项研究中,研究人员发现 PD-1 由活化的 T 细胞以外泌体形式分泌,并且可以与远端的细胞表面或外泌体PD-L1相互作用,通过网格蛋白介导的内吞作用诱导 PD-L1 内化,从而阻止细胞上的PD-L1与PD-1相互作用,PD-L1 诱导的具有肿瘤特异性细胞毒性的T细胞活性抑制被消除,恢复肿瘤监视。研究结果揭示,通过揭示外泌体 PD-1 的抗PD-L1 功能,为增强细胞毒性 T 细胞活性提供了积极的作用,并提供了一种潜在的治疗策略,即用膜结合抑制性 ICP 受体修饰外泌体表面可以减弱抑制性肿瘤免疫微环境。